中国器官移植“第一例”背后的故事
阅读提示:中国器官移植技术目前已经处于世界领先的水平,但今天的成果,无不是站在40年前第一代器官移植探索者的大胆尝试的基础上的。
撰稿|朱 凡 杨秋蒙
中国的心肝移植从瑞金医院起步——1977年10月21日,瑞金医院为一名42岁的男性肝癌晚期患者进行了肝移植手术。40年来,中国器官移植技术不断发展,目前已经走在世界先进行列。
在我国,主管部门对器官移植手术的开展依然非常谨慎。2007年,国家卫计委规范全国器官移植开展,直到2013年,在全国3000多家三甲医院中,仅有169家医院可以开展器官移植,可谓是少之又少。除了规范器官来源方面的考虑,器官移植手术本身的难度,也是重要的原因。
现代器官移植的历史并不长,1954年,美国人完成了世界上首例肾移植手术,捐献者和接受者是一对同卵双胞胎,移植的肾脏存活了8年,这被视为现代器官移植的开端。随后,1963年,美国医生进行了世界上首例肝脏移植、首例肺移植;1966年,首例胰腺移植成功。1967年,南非的克里斯蒂安·伯纳德博士完成了世界上首例心脏移植。1968年,美国斯坦福大学的瑞兹等人进行了首例心肺联合移植。
直到上世纪70年代后期,能够抑制身体攻击外来器官的药物——环孢菌素被研制出之后,器官移植才开始成为常规疗法。
在我国,由于“文化大革命”带来的影响,器官移植起步较晚。1977年,在物质匮乏、条件简陋的中国,第一例肝移植手术诞生在瑞金医院;第二年,中国首例心脏移植再次诞生在瑞金医院。
不打无准备之仗
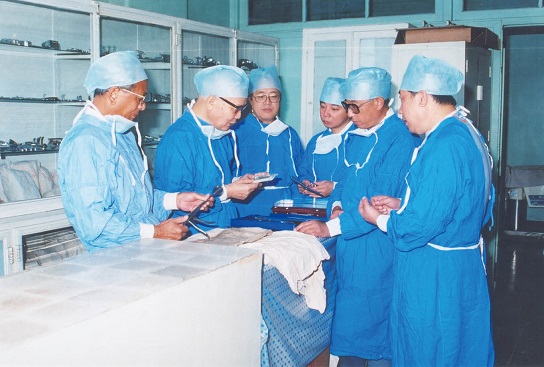
机会青睐有准备的人,医学上的创举同样如此。瑞金医院两次实现中国器官移植的“第一例”,得益于其外科的长期积累和大胆尝试。
20世纪50年代中期,广慈医院(瑞金医院前身)外科就已开展了血管移植手术。1959年,傅培彬在国内率先进行肝脏外科解剖研究。1963年,美国完成世界上首例肝移植后,董方中也开始了移植手术的准备工作,并指导林言箴等人创新性地进行肝移植动物实验。他们先后在60多条狗身上实验,术后存活时间已超过5天,能吃能活动,接近世界先进水平。
20世纪60年代中期,广慈医院外科就已具备了开展肝移植和心脏移植的科学基础和技术储备,但在“文革”时被迫中断。1977年7月,董方中与傅培彬商量,提出“我们要赶上去,肝移植要上马”。傅培彬非常赞成,并付诸行动,恢复了动物实验与文献准备。
林言箴带领团队,夜以继日地收集分析国外器官移植资料,以学习经验,吸取教训。另外,考虑到肝移植手术需要取肝、灌注、接肝、麻醉、化验以及后勤等的配合,移植团队被扩充为50多人。
在两个月里,团队进行了20多次动物实验和2次联合实战演习,以保证动物实验能顺利过渡到临床。一切准备就绪,在1977年10月,一名有肝移植适应症的病人来到了瑞金医院,经过多次讨论,移植团队确定唯有进行肝移植才能挽救患者生命。
“土冰箱”运来的心脏移植成功
1977年10月21日,为一位姓胡的42岁男性肝癌晚期患者进行的肝移植手术开始了,这是我国第一例肝脏移植手术,由林言箴医生主刀,李杏芳和王鞠武等医生完成麻醉,黄宗明辅助。、内科龚兰生(右二)共同会诊。.jpg)
、内科龚兰生(右二)共同会诊。.jpg)
为了保护好器官,防止组织破坏,手术室护士们用木榔头将大块冰块敲碎成冰粉,储藏在木箱子里作为“土冰箱”。为了到现场取供体,医生护士们争分夺秒。
手术开始了。肝移植手术时间非常长,在没有显微镜,没有血管缝针的情况下,林言箴只能凭着肉眼进行丝线缝合。阻断血管的只有橡皮筋,医生们必须根据阻断时间,动作极其迅速地缝合器官。为了防止感染,做好病人的术后隔离,医生们在高压氧舱临时搭建了病房,由手术时护士愈惠芳负责护理。
手术顺利完成了。但对器官移植来说,这只能算成功了一半。之后,病人接受了免疫抑制剂、止血、抗生素、胰岛素、补充凝血因子等治疗。术后第5天,病人出现绿脓杆菌感染,经治疗,21天后感染得到控制;术后24天因皮肤黄疸给予蓝光照射11天。
险情远不止此。人体仿佛一台精密的仪器,当异体器官被植入后,免疫系统会产生巨大的排异反应。病人在接受抗排异治疗,使用大量抗排异的皮质激素后,又出现了消化道出血。面对如此棘手的情况,医护人员一边继续使用激素,一边用冰水洗胃,又将止血药掺在牛奶里给病人滴进胃里。几小时后,抢救措施起效,血被止住。

手术后,病人存活了54天。按照今天的标准,这是一次失败的移植。但是,在1963年3月世界上第一例人体肝移植到1967年7月的4年多时间里,全世界仅有3例肝移植手术,最长存活时间仅为23天。因此,瑞金医院第一例肝移植病人术后存活54天,已经处在世界先进水平。
1978年瑞金医院又接连完成了3例肝移植,均获得圆满成功,术后生存期分别为139天、200天及261天。
亚洲第一例心脏移植术
瑞金医院启动肝移植手术的同时,心脏移植的准备工作也开始了。1967年,南非医生完成世界上首例心脏移植。到1977年,全世界有65个外科手术组,至少进行了354次心脏移植手术,但是,成功的只有85次。
与肝移植手术一样,在几乎没有国际交流机会的情况下,1977年11月初,瑞金医院张世泽等医生开始收集国外有关心脏移植手术的资料。
在5个月的时间里,张世泽团队在动物身上共做了36次移植心脏的实验。取心组人员通过实验,逐步加快取心速度,摸索出一套保证供心质量的关键性措施。负责灌注液的人员不断摸索改进,能使离体的心脏保存长达7小时。接心组的医生,不断提高缝接心肌和血管的速度,精巧地掌握好缝针的针距和拉线的松紧度,使刚刚缝接的心脏经得起立即起搏跳动的考验。
另外,当时心脏移植在我国仍是空白,此手术所需的器械非常缺乏,从事心脏移植的医务人员共改进和制造了10余件器械及设备。比如,缝合心脏所用的无损伤丝线经不起拉伸,张世泽便请手术器械厂工人按照设计要求造出无齿持线钳,解决了丝线易被拉断的问题;针对排斥异体情况的心内活检钳(长达70多厘米,只有火柴梗粗细),也在手术器械七厂工人的帮助下被制造了出来。
1978年4月21日,胸外科张世泽、方立德站上了手术台,一枚3.5小时之前由周思伯医生取下的珍贵心脏供体,被送到了他们手上。手术持续了6小时15分钟,其中体外循环2小时22分钟,整个供心血管缝合时间只用了69分28秒,术后呼吸机支持26小时。
瑞金医院胸外科在外科团队的配合支持下,完成了中国第一例人类同种原位心脏移植手术,同时也是亚洲第一例心脏移植术。
在克服了术后休克、排异反应、细菌感染等难关后,病人慢慢恢复,从原来终末期心脏病顽固心衰、严重心绞痛、不能活动,恢复到术后能行走、自主生活。最终,病人存活了109天,大大超过了预期。
瑞金医院成功地实施了国内首例同种原位肝移植和首例同种原位心脏移植,获得了中央卫生部“重大科技成果甲等奖”。这两项重大的医学成果不仅填补了我国器官移植的空白,也为器官移植事业的发展奠定了基础。
从“一肝两用”到“两供一受”
进入21世纪后,常规的肝移植手术技术已经被很多医生掌握。此时,瑞金的移植团队又开始挑战新高度——劈离式肝移植。
所谓劈离式肝移植,就是将一个完整的供肝,按照解剖结构分为两半,分别移植在两个患者的身上。这种移植方法会增加手术的难度,延长手术时间,但却是缓解供肝缺乏的有效方法。
将肝脏一分为二用于移植,可远不是切一刀那么简单,医生们需要将肝脏依解剖结构劈离,然后整理和建立起两套各自独立的动脉、静脉和胆道系统。
2002年,时任瑞金医院院长、普外科主任的李宏为,与彭承宏教授领衔,进行了国内首例劈离式肝移植尝试。最终手术成功,一个肝源挽救了两个人的生命。这是继26年前瑞金医院在国内首次成功施行同种原位异体肝移植后,在肝移植领域写下的又一项“第一”。这次成功的尝试获得了2003年上海市医疗成果三等奖和《中国医学论坛报》评选的当年医学十大新闻。
因为在器官移植上获得的巨大成就,瑞金医院外科建立起一支实力雄厚的器官移植团队。2003年2月17日,瑞金医院器官移植中心成立,中心整合了医院的基础、临床、免疫、病理、心理等优势学科,使器官移植水平再上一个台阶。
之后,这支总是挑战“第一例”的团队,又完成了好几个中国器官移植的“第一例”。
2004年初,一名大学生突然发生急性小肠扭转,小肠几乎全部坏死,接受小肠次全切除手术后仅剩下8厘米小肠,每天只能靠静脉输入营养液,仅仅数月体重就降到只有36.5公斤,还并发了严重肝功能损害。10月份,瑞金医院帮助他完成了国内首例肝脏小肠联合移植手术。当血流贯通时,移植在他腹腔里的肝脏和小肠立刻红润起来,小肠也清晰而有规律地开始蠕动。
同年12月14日,一位38岁的女病人,在瑞金医院接受了腹腔七个脏器的联合切取和移植手术。这一例手术,填补了国内全腹腔多器官簇联合移植领域的空白。
这位女病人患有“胃肠道腺瘤性息肉综合征”,从最近端的胃到最远端的直肠都密密麻麻地长满了不可计数的大大小小的息肉,有的息肉已经发生了恶变,其中十二指肠的癌肿已经向肛门和胰腺蔓延,而直肠的癌症也已经向深处浸润。在这种情况下,无论是全胃切除、胰腺十二指肠切除还是结直肠切除,都不可能有效挽救病人的生命。
在反复论证和缜密安排下,一个大胆的方案被确定下来——将患者的肝脏、胰腺、脾脏、胃、十二指肠、全小肠和结肠等腹腔消化器官整块移植。为了尽可能减少创伤,保持移植脏器的结构和功能完整,手术团队设计了一套符合生理状况的血液供应系统,将腹腔动脉和肠系膜上动脉一同整合在一个血管桥上,使它们能够与受体的腹主动脉连接。
手术在第一天下午2点45分开始,一直持续到第二天清晨5点多,随着一条一条血管接通,7个器官在患者体内慢慢泛红、复苏,开始工作。在精心的观察和护理下,术后第1天病人就撤除了呼吸机,术后第6天已经能自己喝水。
如此高难度的手术,当时全世界不足百例。瑞金医院的这次探索不仅是中国的“第一例”,也是亚洲第一例腹腔多器官簇联合移植手术。
劈离式肝移植是难度非常大的手术,但将两个供肝人的肝脏拼接起来再移植给患者则更加困难。
2007年12月,一名15岁、体重达85公斤的女患者来到瑞金医院。按照她的生理状况,她需要获得一枚不少于950克的移植肝,但中国人的肝脏一般只有1000至1200克重,也就是说按照传统的技术,由亲属捐献肝脏的活体肝移植无法实现。另外,等待自愿捐献的肝脏也可能遥遥无期。
为了挽救患者生命,瑞金医院决定将女患者45岁父亲的左半肝和43岁母亲的右半肝这两块健康肝组织移植到女儿体内。这一次肝移植,涉及三个手术,3组麻醉医生严密观察,保证手术过程中三人的生命体征始终保持在最佳状态。当天,医院还配备了放射科、超声科和出凝血专家,37位医护人员守护在手术室,17个小时后,手术圆满成功。
“两供一受”活体肝移植手术比单一供体的肝移植手术更加复杂,排异风险更加严重,当时全世界能够实施的国家不超过5个。
今天,中国的器官移植手术量仅次于美国,位列世界第二。2015年里,中国完成10057例器官移植手术,到了2016年,手术量又大幅度增长。由于器官移植手术的成熟,身处绝境的患者,得到了生的希望。
中国器官移植技术走在世界前列,今天的成果无不是站在40年前第一代器官移植探索者的大胆尝试的基础上的。瑞金医院器官移植团队,在中国器官历史上书写了浓墨重彩的一笔。
※版权作品,未经新民周刊授权,严禁转载,违者将被追究法律责任。